生殖補助医療とは
タイミング療法や人工授精までの治療法が「一般不妊治療」と言われるのに対して、体外受精(IVF※1)や顕微授精(ICSI※2)、胚凍結などといった、より生殖技術を用いた治療法を「生殖補助医療(ART)」と言います。生殖補助医療を実施する対象は、体外受精や顕微授精、胚凍結を用いた方法以外の治療法では妊娠の見込みがない、あるいは妊娠の見込みがきわめて少ないカップルとなります。
※1 in vitro fertilization;
※2 intracytoplasmic sperm injection;

生殖補助医療の適応
- 卵管が閉塞している、あるいは手術で卵管を切除した場合
- 精液所見が高度に不良(精子数が少ない、精子の運動率が低い)の場合
- 上記以外で、一定期間以上排卵誘発・タイミング療法・人工授精などをおこなっても妊娠に至らない場合
- 女性側の年齢が高い場合
体外受精・顕微授精・胚移植の流れ
当院で実施している代表的なケースです。
 調節卵巣刺激
調節卵巣刺激
卵巣を刺激する薬剤を投与して卵巣内の卵子を複数個発育させます。
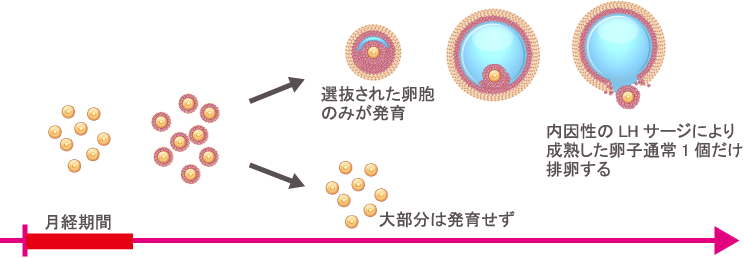
ヒトの場合、通常1回の月経周期で発育・成熟・排卵に至る卵子は1個だけです(自然周期)。調節卵巣刺激の場合には卵巣を刺激する薬剤(主に注射)を投与することで、卵巣内の卵子を複数個発育させ、複数個の卵子を得ることを目指します。実際の刺激方法(使用する薬剤の種類や量など)は患者さんの背景(卵巣機能、過去の治療歴など)に基づいて決定します。
自然周期と
調節卵巣刺激周期の比較
自然周期の場合
調節卵巣刺激周期
(排卵誘発周期)の場合
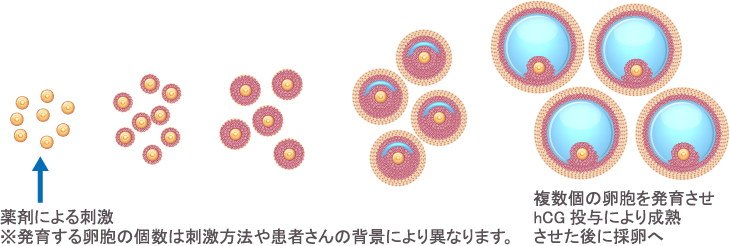
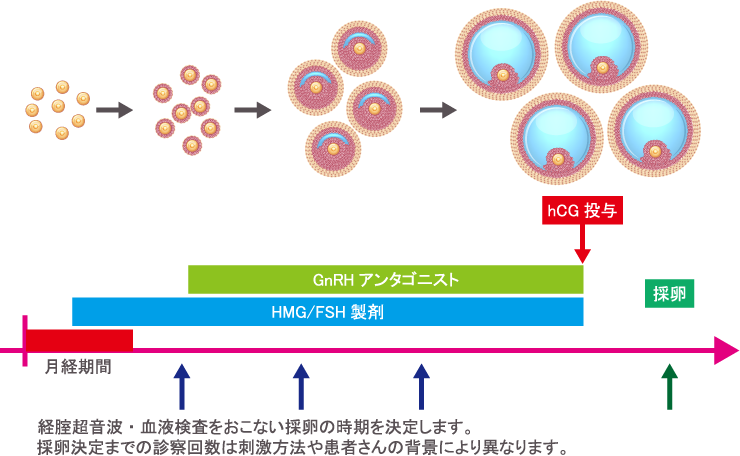
当院で実施している代表的な
刺激方法(アンタゴニスト法)
月経開始後から注射(HMG/FSH製剤)の投与を開始します。その後、経腟超音波による卵胞発育の観察、血液検査によるホルモン値の測定を何度かおこない、注射の量を調整します。
複数個発育した卵胞が、採卵をおこなうまでの間に排卵してしまうことを防ぐため、途中からはGnRHアンタゴニストを投与します。
ベストな採卵の時期が決まったら、採卵に向けてさらに別の薬剤(hCGあるいはGnRHアゴニスト)を投与します。
アンタゴニスト法
![]()
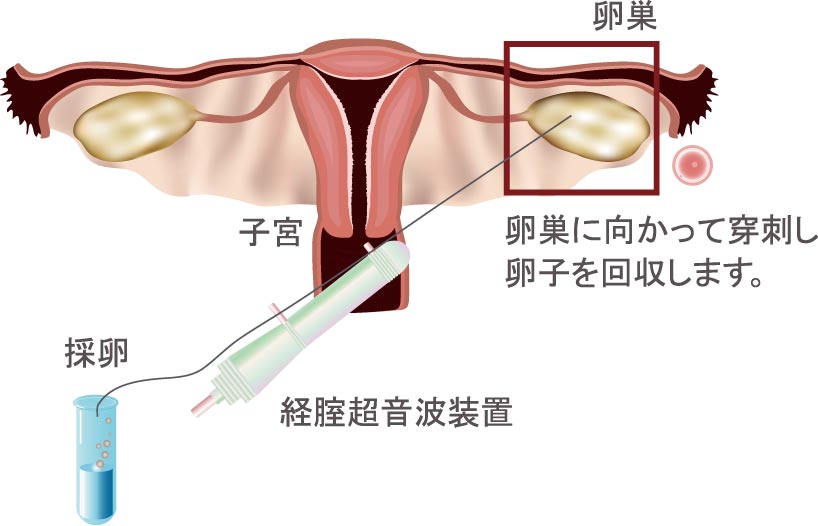
 採卵
採卵
(卵子を体外に取り出すこと)
および精液採取
体外へ卵子を取り出す処置(手術)が採卵です。調節卵巣刺激などによって発育した卵胞に向かって、経腟超音波装置でモニターしながら、膣内から採卵用の専用の針を進めることで卵胞を穿刺、吸引して卵胞内の卵子の回収をおこないます。個数が少ない場合は無麻酔で実施することもありますが、通常は麻酔下で採卵をおこないます。麻酔から覚醒したら、状態を確認次第、帰宅が可能です。
![]()
 標準体外受精
標準体外受精
(conventional-IVF)
あるいは顕微授精(ICSI)
回収した卵子と精子を受精させる操作をおこないます。
2つのどちらの方法か、あるいは両方の方法とするかは排卵個数や精液の所見を踏まえて決定します。
標準体外受精
(conventional-IVF)
採卵で回収した卵子が入っている培養液中に、選別処理した良好な精子を注入して(媒精)、精子自身の力で受精させる方法で、精液の所見に大きな問題がなければこの方法を選択します。

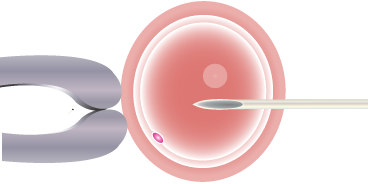
顕微授精(ICSI)
顕微鏡で観察しながら1個の精子を卵子の細胞質内に注入する方法で、精液所見が不良な場合や標準体外受精では受精が困難と推測される場合に実施します。

歴史的には標準体外受精が顕微授精より前に誕生しています。顕微授精も“体外”でおこなう処置ですので、厳密には体外受精に含まれてしまいます。このため、両者を区別するために「conventional(従来型の、標準となった、の意)」という形容詞をつけ、前者に対しては“標準”体外受精と呼んで区別しています。また、顕微授精にも実際はいくつか種類があり、現在では細胞質内精子注入法(intracytoplasmic sperm injection; ICSI)が主流であるため、顕微授精をICSIと称しています。
![]()
 胚培養
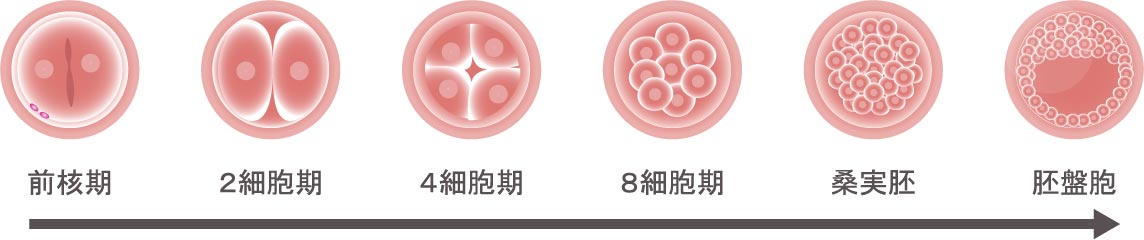
胚培養
標準体外受精あるいは顕微授精をおこなった後は、通常採卵翌日に受精を確認します。受精卵が得られた後は、胚移植あるいは胚凍結をおこなうまでの間、培養することになります。採卵、受精させた当日を培養0日目(Day0)と数え、順調に進めば培養3日目(Day3)には8細胞に分割、さらに培養5日目(Day5)には胚盤胞に分割します。

どの段階の胚(受精卵)を子宮内に戻すのか、凍結するのかなどといった詳細については患者さんのケースごとに決定します。
![]()
 胚移植
胚移植
培養液中で分割が進んだ受精卵(胚)を子宮内に戻します。
どの段階の胚(分割期胚あるいは胚盤胞)で移植するかは、採卵個数や受精状況などから判断します。また、多胎妊娠防止の観点から移植する個数については、日本産科婦人科学会のガイドラインに基づき原則1個とし、35歳以上あるいは反復不成功例に限って2個移植をおこなっています。
胚移植
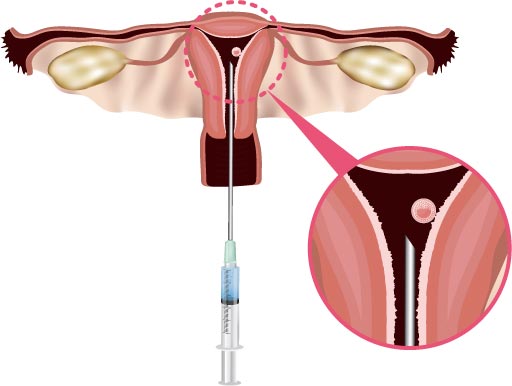

凍結保存(胚凍結)後の胚移植
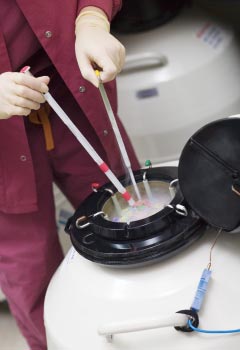
最終的に多くの胚が得られた場合や胚移植を回避すべき状況である場合(子宮内膜が薄い、卵巣過剰刺激症候群など重篤な副作用が懸念される場合など)には胚を凍結保存することが可能です(胚凍結)。凍結保存した胚は、子宮内膜を調整した上で必要な個数を融解して移植します。
![]()
 妊娠判定
妊娠判定
どのステージの胚を移植したかにもよりますが、おおよそ胚移植から2週間後に妊娠が成立したかどうかの検査をおこないます。
生殖補助医療に
伴う副作用
調節卵巣刺激に伴う副作用として、薬剤によって複数の卵胞を発育させる結果、卵巣自体が腫大して腹部膨満感や不快感、ひどいと悪心・嘔吐といった症状が出現する場合があります。さらに、採卵の後に卵巣過剰刺激症候群という重篤な副作用を来す場合もあります。当院では患者さんの検査結果、希望に基づいて適切な治療を心がけています。


